
又是一年春暖花开时,气温回升,万物复苏。但对于很多朋友来说,春天却伴随着“一把鼻涕一把泪”的烦恼——鼻塞、鼻痒、喷嚏不断,眼睛红肿、奇痒难忍。这其实是季节性过敏性鼻炎和过敏性结膜炎在作祟。今天,市人民医院的药师就为大家梳理了一份严谨的春季过敏“防+治”用药指南,帮助大家科学应对,远离困扰。
春季过敏的“元凶”主要是空气中的花粉(以树花粉为主,如杨树、柳树、柏树等)和尘螨、霉菌等过敏原。当过敏体质的人群接触这些过敏原后,免疫系统会释放组胺等炎性介质,导致鼻粘膜和眼结膜的血管扩张、腺体分泌增多,从而引发一系列症状。
很多患者分不清过敏性鼻炎和感冒。记住:感冒通常伴有发热、咽痛,且病程一般在一周左右;而过敏性鼻炎病程长,症状集中在鼻部,且无全身酸痛。
(一)预防策略:物理隔离是关键
1.回避过敏原:关注当地花粉浓度监测信息,浓度高时减少户外活动;如需外出,佩戴防护性较好的口罩和护目镜。
2.鼻腔冲洗:这是预防和治疗的基础措施。每天使用0.9%生理盐水或2%高渗盐水进行鼻腔冲洗,可以物理清除鼻腔内的过敏原、分泌物,减轻黏膜水肿。

药师提醒:请使用正规的鼻腔冲洗器,不要用家里的食用盐兑水,浓度和碘含量不可控,会损伤鼻黏膜。
(二)药物治疗:阶梯式用药
根据《2022版中国过敏性鼻炎诊治指南》药物治疗需遵循“阶梯式”原则:
1.一线用药(首选):鼻用糖皮质激素
代表药物:糠酸莫米松鼻喷雾剂、丙酸氟替卡松鼻喷雾剂、布地奈德鼻喷雾剂。
作用:这是目前控制过敏性鼻炎最有效的药物。它能直接作用于鼻腔黏膜,强力抗炎、抗水肿。
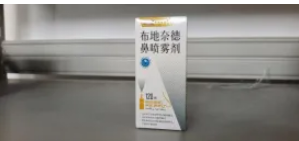
误区澄清:很多患者“谈激素色变”。请放心,鼻用激素剂量极小,主要局部作用,全身生物利用度低,安全性高,规范使用不会影响生长发育或导致发胖。关键在于坚持使用,通常需要连续用药数天甚至1-2周才能达到最佳效果,不宜“喷两天、停两天”。
2.一线用药(备选/联合):口服抗组胺药
代表药物:氯雷他定、西替利嗪、依巴斯汀。
作用:快速缓解鼻痒、打喷嚏、流清涕等急性症状。
药师提醒:第二代抗组胺药(如氯雷他定)相比第一代(扑尔敏),嗜睡副作用显著减少,但仍建议睡前服用。驾驶车辆或操作精密仪器时需谨慎。

3.联合用药:抗白三烯药
代表药物:孟鲁司特钠。
适用人群:对于伴有哮喘或鼻塞症状特别严重的患者,可在医生指导下联合使用。

过敏性结膜炎最典型的症状就是奇痒,同时伴有结膜充血、流泪、畏光。越揉越痒,越痒越揉,容易导致继发细菌感染(如睑腺炎)或角膜损伤。

(一)预防策略
同样遵循回避过敏原原则。户外活动时可佩戴密封性好的护目镜或墨镜。居家注意除螨,勤换床品。
(二)药物治疗:分型而治
1.首选:双效作用滴眼液
代表药物:奥洛他定滴眼液、依美斯汀滴眼液。
作用:这类药物兼具抗组胺和稳定肥大细胞的双重作用,起效快,维持时间长,是治疗急性过敏性结膜炎的一线选择。
药师提醒:通常每日2次,症状严重时可遵医嘱调整频次。
2.急性发作辅助:人工泪液
代表药物:玻璃酸钠滴眼液、聚乙烯醇滴眼液。
作用:过敏性结膜炎常伴有眼表泪膜不稳定。使用不含防腐剂的人工泪液,可以冲刷过敏原,稀释炎性介质,缓解干涩和异物感。

3.重症/难治性:需医生处方
糖皮质激素滴眼液:如氟米龙、地塞米松。这是“重型武器”,抗炎效果极强,但副作用也大(可能引起眼压升高、白内障、继发感染)。严禁自行购买使用,必须在眼科医生监测下短期应用。
免疫抑制剂:如他克莫司、环孢素滴眼液,用于慢性、重度患者。
1.关于“网红”眼药水:请谨慎使用代购的“网红”眼药水。许多此类产品含有盐酸萘甲唑啉等血管收缩剂,虽能快速“退红”,但长期使用会导致反弹性充血,形成药物性结膜炎,甚至损害角膜。眼药水并非越“凉”越好,成分安全才是第一。
2.用药顺序有讲究:如果同时使用多种滴眼液,应间隔5-10分钟。若同时使用眼药水和眼膏,建议先用水剂,后用膏剂。
3.鼻用激素的正确姿势:

喷药前轻轻摇晃瓶身。
头稍前倾,喷头伸入鼻孔内约0.5-1厘米,喷口朝向鼻腔外侧壁(即眼睛外眼角的方向),避免直接喷向鼻中隔(中间那堵墙),以免引起鼻出血。
4.脱敏治疗:对于常规药物控制不佳、或希望“根治”的严重过敏患者,可以考虑过敏原特异性免疫治疗(脱敏治疗)。这是目前唯一可能改变过敏性疾病自然进程的对因治疗方式,但疗程长(通常3年),需在专科医生评估后进行。
回家“四部曲”:换外衣->洗脸->洗鼻->洗手。
饮食调理:多摄入富含维生素C的食物(如橙子、猕猴桃),有助于稳定肥大细胞。避免过量摄入高蛋白、辛辣刺激食物,可能会加重炎症反应。
及时就医:如果出现视力下降、眼痛、剧烈头痛、呼吸困难或药物控制3-5天无效,请务必及时来院就诊,切勿拖延。
过敏虽恼人,但科学防治能让我们安然度过春天。在此提醒大家:用药请遵医嘱或咨询专业医师或药师,不要盲目跟风,更不要擅自改变用药频次及剂量。