
“室颤了……所有人让开,200J准备除颤……”日前,乐陵市人民医院急诊科医护团队和死神展开赛跑,在连续电除颤20余次后,终于将心梗患者从“鬼门关”拉了回来。
事情追溯到8月8日早上……
08:30左右,耿先生(化名)在家突然感到胸痛、浑身大汗淋漓。起初,他心想也许休息一下就好了,但等了一段时间后,眼看胸痛愈演愈烈,随即于09:34 拨打了120急救电话。
09:59 我院救护车到达现场,120医师现场进行心电图检查,提示急性下壁、后壁心肌梗死,便立即通过胸痛中心微信群传输病人信息、心电图,同时进行紧急转运,实施紧急处理。
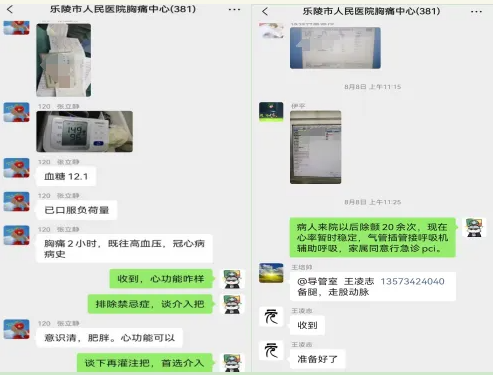
10:02 给予阿司匹林、波立维口服,并向患者和家属讲明急诊介入手术治疗的必要性。
10:25 到达我院急诊科,复查心电图确认急性下壁后壁心肌梗死诊断,急诊医师继续进行抢救治疗。
10:30 给予肝素抗凝负荷量治疗,再次向患者家属讲明病情,建议行急诊PCI治疗。
10:34 患者家属签字同意手术。但此时患者却突发心室颤动,意识不清、面色青紫、口吐白沫……医护人员立即进行心脏电除颤术,患者心律恢复正常,症状好转。由于患者心律维持不住,仅仅恢复正常心律1分钟后就再次发作室颤,自主呼吸也减弱。急诊医护人员紧急行气管插管术及呼吸机辅助呼吸,同时紧盯患者心律,反复进行心脏电除颤,先后除颤20余次,同时结合抢救药物治疗,最终成功稳定患者心律。
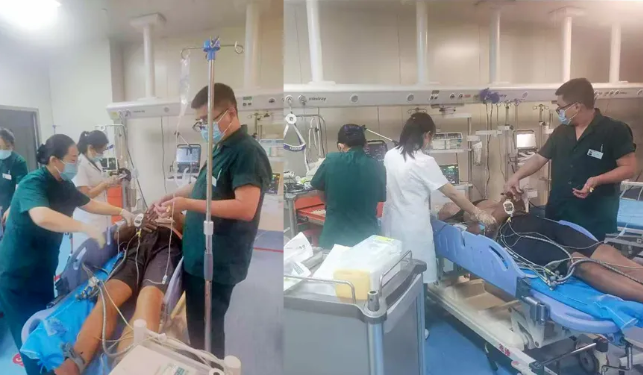
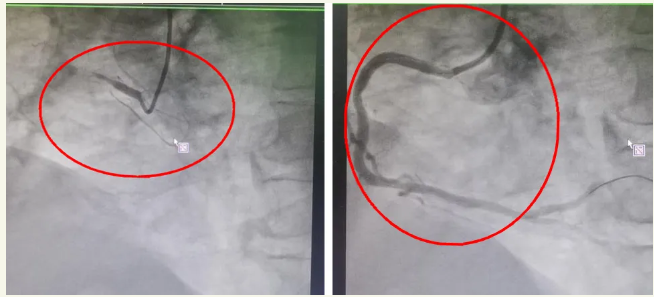
患者家属同意进行急诊介入治疗后,在佩戴呼吸机、除颤仪的状态下转运至导管室成功完成介入支架治疗。术中见左主干开口轻度狭窄,前降支80%狭窄,回旋支70%狭窄,右冠状动脉完全闭塞。紧急开通右冠状动脉后植入一枚支架,安全返回急诊重症监护室(EICU)。患者病情逐渐好转,于第二天成功拔除气管插管,第三天转出EICU,转危为安。
心室颤动是急性心肌梗死伴发的一种极度危险的并发症,会在瞬间造成心脏射血功能完全丧失、重要脏器供血中断,几分钟内即可造成患者不可逆转的器官损害及死亡。一旦发作,留给医护人员的抢救时间极为短暂。抢救成功率高低是评估急救团队水平的重要指标。近期,我院连续两次接诊心肌梗死并发心室颤动病人,都抓住了千钧一发的救治窗口,成功挽救了两位患者生命,体现了急救团队高度协作的救治能力。